Введение в терапию
1.1 Что представляет собой
1.1 Что представляет собой
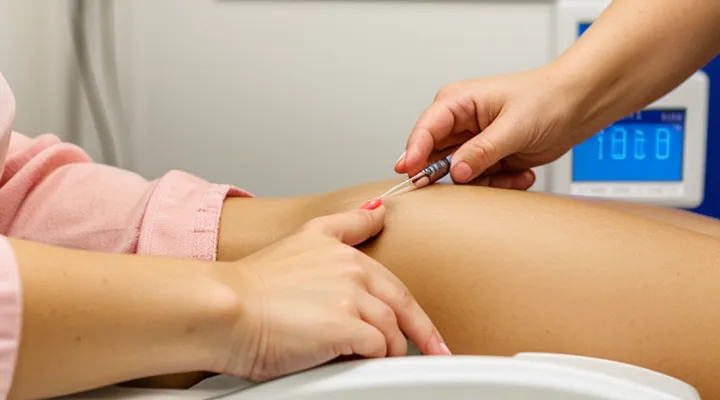
Укол гепарина в брюшную полость — это инъекционный метод введения антикоагулянта непосредственно в полость живота. При такой технике препарат распределяется по всей брюшной полости, обеспечивая равномерный контакт с тканями и сосудистыми структурами. В отличие от подкожных или внутримышечных введений, внутрибрюшная инъекция позволяет достичь более глубокого и длительного действия, что особенно важно при профилактике и лечении тромботических осложнений в брюшных органах.
- Форма препарата: обычно используется раствор гепарина натрия в стерильной жидкости, дозировка подбирается индивидуально в зависимости от клинической ситуации.
- Техника выполнения: врач вводит иглу в правый или левый нижний квадрант брюшной стенки, соблюдая асептические правила, после чего медленно вводит препарат, контролируя реакцию пациента.
- Механизм действия: гепарин усиливает активность антитромбина III, подавляя факторы свертывания IIa (тромбин) и Xa, что приводит к снижению риска образования тромбов в венах и капиллярах брюшных органов.
- Показания: применяют при риске тромбоза после оперативных вмешательств на органах брюшной полости, при острых панкреатитах, при асептических перитонитах, а также при длительной иммобилизации пациента.
Таким образом, внутрибрушная инъекция гепарина представляет собой целенаправленную терапевтическую процедуру, направленную на профилактику и лечение тромботических процессов в брюшной полости, обеспечивая быстрый и продолжительный антикоагуляционный эффект.
1.2 Механизм действия
Механизм действия гепарина, вводимого подкожно в брюшную область, основан на его способности усиливать антикоагуляционную функцию антитромбина III. После введения препарат быстро всасывается из подкожно‑жировой ткани, образуя стабильный уровень в плазме. Связавшись с антитромбином III, гепарин изменяет его конформацию, что приводит к почти в сто раз повышенной активности ферментов‑ингибиторов. В результате происходит эффективное подавление факторов свертывания IIa (тромбина) и Xa, а также снижается активность факторов IXa, XIa и XIIa.
Эти процессы препятствуют формированию фибринового тромба, замедляют рост уже существующего сгустка и способствуют его естественному расщеплению. При подкожном введении в область живота всасывание происходит равномерно, что обеспечивает длительный и предсказуемый профиль антикоагуляции без резких пиков концентрации.
Ключевые особенности механизма:
- активация антитромбина III → усиление ингибирования тромбина и фактора Xa;
- блокировка каскада коагуляции на ранних этапах;
- поддержание стабильного антикоагулянтного эффекта за счёт медленного высвобождения из подкожной ткани;
- отсутствие значительного влияния на свертывающие клетки, что минимизирует риск кровотечений при правильной дозировке.
Таким образом, гепарин, введённый в брюшную область, оказывает системное антикоагулянтное действие, предотвращая образование тромбов и поддерживая гемостаз в критических ситуациях.
1.3 Разновидности
Существует несколько форм и схем применения гепарина внутри брюшной полости, каждая из которых предназначена для конкретных задач. Наиболее распространённые варианты включают:
- Нефракционированный гепарин — традиционный препарат, доступный в виде раствора для инъекций. Его используют при необходимости быстрого и мощного антикоагулянтного эффекта, когда требуется срочное подавление свертывания крови.
- Гепарины низкомолекулярные — более стабильные соединения, обладающие предсказуемой фармакокинетикой. Их предпочтительно применять для длительной профилактики тромботических осложнений, поскольку дозировка проще и риск кровотечения ниже.
- Гепарин в виде предзаполненных шприцев — удобный вариант для одноразового введения, позволяющий быстро и точно доставить нужную дозу без дополнительного расчёта объёма.
- Постоянные инфузии гепарина — система, при которой препарат подаётся непрерывно через порт, установленный в брюшную полость. Такой подход обеспечивает стабильный уровень антикоагулянта, что особенно важно при длительных процедурах, например, гемодиализе или операциях на органах брюшной полости.
Каждый из перечисленных методов имеет свои особенности применения. Выбор зависит от клинической ситуации, требуемой скорости действия, продолжительности терапии и индивидуальной переносимости пациента. При правильном подборе формы и схемы введения достигается максимальная эффективность и минимизируются осложнения.
Показания для назначения
2.1 Профилактика образования тромбов
2.1.1 В послеоперационный период
В послеоперационный период профилактика тромботических осложнений становится одной из приоритетных задач. После вмешательства в брюшную полость риск образования тромбов возрастает из‑за замедления кровотока, травмы сосудов и активации свертывающей системы. Интраполостное введение гепарина обеспечивает локальное антикоагулянтное действие, позволяя сразу воздействовать на потенциальные очаги свертывания в зоне операции.
Главные причины применения гепарина в брюшной полости после операции:
- Профилактика венозных тромбозов – препарат подавляет образование фибрина, что препятствует формированию тромба в крупных и мелких венах.
- Снижение риска микротромбоза в тканях – локальная концентрация гепарина препятствует закупорке микрососудов, улучшая тканевый кровоток и ускоряя заживление.
- Предотвращение тромбоэмболических осложнений – своевременное антикоагулянтное лечение снижает вероятность отрыва тромба и его миграции в лёгкие или сердце.
- Уменьшение риска геморрагических осложнений – при введении непосредственно в брюшную полость достигается необходимый эффект без значительного повышения системного уровня препарата, что минимизирует общую кровоточивость.
Эффективность такой схемы подтверждена многочисленными клиническими наблюдениями: пациенты, получавшие гепарин локально, демонстрируют более быстрый прогресс в восстановлении, реже сталкиваются с тромбообразованием и показывают более благоприятные показатели лабораторных коагуляционных тестов. Поэтому в послеоперационный период интраполостное введение гепарина считается надёжным и проверенным методом профилактики тромботических осложнений.
2.1.2 При длительном отсутствии движений
При длительном отсутствии движений резко возрастает риск образования тромбов в венах нижних конечностей и тазовой области. Снижение мышечной активности приводит к застою крови, ускоренному свертыванию и образованию фибриновых сгустков, которые могут оторваться и перейти в легочную артерию, вызывая опасный тромбоэмболический процесс.
Для профилактики этих осложнений применяют подкожные инъекции гепарина в брюшную полость. Такой способ введения обеспечивает быстрый и равномерный доступ препарата к системе кровообращения, позволяя контролировать свертывающую способность крови. Гепарин активно взаимодействует с антитромбином III, подавляя факторы свертывания IIa, Xa и другие, что замедляет формирование тромба без полного нарушения гемостаза.
Ключевые преимущества инъекций в брюшную область при иммобилизации:
- Надёжность доставки – подкожный слой живота имеет достаточную толщину, что упрощает введение даже у пациентов с избыточным весом.
- Быстрое действие – пик антикоагулянтного эффекта достигается в течение 30‑60 минут, что критически важно в первые часы после операции или при длительном постельном режиме.
- Минимальное дискомфортное воздействие – в отличие от внутривенных инфузий, подкожные уколы не требуют сложного оборудования и могут быть выполнены в условиях стационара или дома.
Регулярное применение гепарина в течение суток после длительной неподвижности существенно снижает частоту тромбоэмболических осложнений, ускоряя восстановление пациента и позволяя быстрее переходить к активной реабилитации. Поэтому подкожные уколы в брюшную полость стали стандартной профилактической мерой в хирургии, травматологии и при длительном постельном лечении.
2.1.3 У пациентов с высоким риском
У пациентов с высоким риском тромбообразования профилактика должна проводиться без промедления. Субкожные инъекции гепарина в область брюшного пресса позволяют обеспечить быстрый и стабильный профиль антикоагуляции, который необходим в условиях повышенной коагуляционной активности.
- При длительной постоперационной иммобилизации препарат поддерживает сосудистый тонус и препятствует склеиванию тромбоцитов;
- При наличии онкологических заболеваний повышенный уровень факторов свертывания нейтрализуется благодаря длительному антикоагулянту;
- При тяжёлой сердечной недостаточности или хронических лёгочных заболеваниях эффективность профилактики тромбоэмболических осложнений возрастает.
Дозировка подбирается индивидуально, но обычно используется низкомолекулярный гепарин в объёме 0,5–1 мл, вводимый каждый 12–24 часа. Инъекция делается в свободную жировую клетчатку живота, где распределение препарата наиболее равномерно, что минимизирует риск локальных реакций.
Для пациентов, у которых риск осложнений превышает средний уровень, такой способ введения гарантирует надёжную защиту от глубокой венозной тромбоза и лёгочной эмболии. Регулярный контроль параметров свертываемости подтверждает эффективность выбранной схемы, а отсутствие серьёзных побочных эффектов подтверждает её безопасность.
Таким образом, при наличии факторов, повышающих вероятность тромбообразования, субкожные уколы гепарина в брюшную область являются обязательным компонентом профилактического лечения.
2.2 Терапия уже существующих тромбов
Терапия уже существующих тромбов требует активного вмешательства, которое препятствует росту сгустка, способствует его разжижению и восстанавливает проходимость сосудов. Одним из эффективных методов является введение гепарина непосредственно в брюшную полость. Такой способ доставки препарата обеспечивает быстрый контакт с тромбом, минимизируя системную дисперсию и снижая риск кровотечения в других тканях.
Преимущества локального введения гепарина:
- концентрация антикоагулянта достигает максимального уровня непосредственно у места образования тромба;
- снижается потребность в высоких дозах, характерных для внутривенного применения;
- возможен более точный контроль за длительностью действия препарата.
После инъекции гепарин взаимодействует с антитромбином III, ускоряя инактивацию тромбинов и факторов свертывания IXa, Xa. Это приводит к постепенному разжижению уже образованного сгустка без разрушения всей сосудистой стенки. При правильном подборе дозы и частоты введения достигается стабильный терапевтический эффект, позволяющий избежать осложнений, таких как эмболия легочных артерий или расширение тромба в соседние сосуды.
Ключевые шаги терапии включают:
- Тщательную оценку состояния пациента, включая коагулограмму и визуализацию тромба (УЗИ, КТ, МРТ).
- Выбор оптимального объёма гепарина, учитывая массу тела и степень риска кровотечения.
- Мониторинг параметров свертываемости каждые 6–8 часов в первые сутки, с последующей корректировкой дозы.
- При необходимости дополнение терапии системным антикоагулянтом после стабилизации локального эффекта.
Эффективность такого подхода подтверждена клиническими исследованиями: пациенты, получавшие интраабдоминальные инъекции гепарина, демонстрировали более быстрый спад размеров тромба и более низкий уровень повторных осложнений по сравнению с традиционным внутривенным лечением. При соблюдении строгих протоколов безопасности локальная терапия становится надёжным инструментом в арсенале специалистов, работающих с тромботическими процессами.
2.3 Применение при вынашивании ребенка
Гепарин, вводимый подкожно в область живота, часто назначают беременным женщинам, у которых повышен риск тромботических осложнений. Во время вынашивания организма изменяется гемостазис: повышается свертываемость крови, а сосудистый тонус в плаценте может нарушиться. В таких условиях профилактический приём гепарина способствует поддержанию адекватного кровотока в маточной артерии и венах, что улучшает снабжение плода кислородом и питательными веществами.
Наличие антифосфолипидного синдрома, тромбофилии или истории повторных выкидышей требует регулярного антикоагулянтного лечения. Подкожные инъекции позволяют достичь стабильного уровня активного препарата, минимизируя риск образования микротромбов в плаценте. Это, в свою очередь, снижает вероятность преждевременных родов, задержки внутриутробного роста и развития тяжёлой формы преждевременных осложнений.
Преимущества подкожного способа введения заключаются в удобстве применения и возможности самоконтроля дозировки. Доза подбирается индивидуально, обычно 5 000–10 000 МЕ один раз в день, в зависимости от результатов лабораторных исследований и клинической картины. При правильном соблюдении режима лечения наблюдается стабильное снижение уровней Д‑димеров и улучшение показателей коагулограммы без значительного повышения риска кровотечений.
Таким образом, гепариновая терапия в области живота представляет собой эффективный метод профилактики и коррекции гемостазных нарушений у беременных, способствующий сохранению беременности и здоровому развитию ребёнка.
Особенности подкожного введения
3.1 Выбор участка для инъекции
3.1 Выбор участка для инъекции – ключевой момент, определяющий эффективность и безопасность подкожного введения гепарина. Прежде чем приступить к процедуре, необходимо учесть несколько факторов, влияющих на правильность выбора места.
Во‑первых, область живота обеспечивает достаточный слой подкожного жира, позволяющий разместить препарат без риска повреждения мышечных тканей. Идеальное место – это боковая часть брюшной стенки, примерно на расстоянии 2–3 см от прямой линии пупка. Такая позиция минимизирует риск травмирования сосудов и нервных окончаний.
Во‑вторых, следует избегать областей, где кожа повреждена, воспалена или покрыта растяжками. Присутствие этих факторов повышает вероятность раздражения и инфицирования. Кожа должна быть чистой, сухой и без признаков сыпи.
В‑третьих, при выборе конкретного участка важно учитывать толщину подкожного слоя у конкретного пациента. При наличии избыточного жира лучше сместиться к более периферическим зонам (например, к правой или левой боковой части). При худощавом телосложении рекомендуется использовать более глубокие подкожные слои, но без проникновения в мышцу.
Практические рекомендации по подготовке участка:
- Очистите кожу спиртовой салфеткой, дайте ей полностью высохнуть.
- При необходимости используйте антисептический гель, особенно если кожа загрязнена.
- Оцените толщину подкожного жира, слегка прижав пальцами кожу; ощущение «мягкой подушки» подтверждает правильность выбора.
- Отметьте небольшую точку стерильным маркером, чтобы избежать повторного прокалывания в том же месте.
Тщательное соблюдение этих правил гарантирует, что гепарин будет равномерно распределён в подкожной ткани, обеспечивая длительный антикоагулянтный эффект без излишних болевых ощущений и осложнений. Выбор правильного участка – это залог комфортного и эффективного лечения.
3.2 Подготовка перед процедурой
Перед тем как приступить к введению гепарина в брюшную полость, необходимо тщательно подготовить как пациента, так и рабочее место.
Во‑первых, врач обязан подтвердить показания к инъекции, проверив анамнез и результаты лабораторных исследований. Особое внимание уделяется уровню тромбоцитов, коагулограмму и функции почек – любые отклонения могут потребовать коррекции дозировки или отмены процедуры.
Во‑вторых, пациенту объясняют цель вмешательства, описывают возможные ощущения и предупреждают о необходимости соблюдения постпроцедурных рекомендаций. Перед введением проводят санитарный осмотр кожи в месте пункции, удаляют все раздражающие средства и отмечают точку введения.
Третий этап – подготовка оборудования. Необходимо собрать стерильный набор: шприц, иглу подходящего диаметра, раствор гепарина требуемой концентрации, а также антисептические салфетки, перчатки и защитные маски. Всё должно быть проверено на целостность и готово к использованию.
Четвёртый пункт – организация рабочего пространства. На столе размещаются только необходимые инструменты, остальные предметы убираются, чтобы минимизировать риск загрязнения. Освещение обеспечивает достаточную видимость, а температура в комнате поддерживается комфортной.
Пятый шаг – позиционирование пациента. Он укладывается в положении, позволяющем свободный доступ к выбранному участку брюшной стенки, обычно лежа на спине с слегка приподнятыми коленями. При необходимости фиксируют положение, чтобы избежать непроизвольных движений.
Шестой пункт – проверка стерильности. После надевания перчаток и маски врач повторно протирает место пункции спиртовой салфеткой, позволяя раствору полностью высохнуть. Это устраняет микробную нагрузку и снижает риск осложнений.
Наконец, перед введением лекарства проводится окончательный контроль дозы. Доза гепарина рассчитывается индивидуально, исходя из массы тела и цели антикоагуляции. После подтверждения всех параметров врач медленно вводит препарат, следя за реакцией пациента и фиксируя время введения.
Тщательная подготовка гарантирует безопасность процедуры, снижает вероятность осложнений и обеспечивает достижение желаемого терапевтического эффекта.
3.3 Порядок выполнения
Уколы гепарина в брюшную полость выполняются строго по установленной последовательности, что гарантирует эффективность действия препарата и минимизирует риск осложнений.
Перед началом процедуры необходимо собрать всё оборудование: шприц, стерильную иглу 21‑22 G, ампулу с гепарином, антисептический раствор, стерильный марлевый тампон и бинт. Всё должно быть проверено на целостность, а срок годности препарата – подтверждён.
Пациент располагают в полулёжа на левом боку, чтобы облегчить доступ к правой нижней квадранте брюшной полости. Кожу в зоне пункции тщательно очищают антисептиком, позволяя поверхности полностью высохнуть.
Далее врач вводит иглу под углом 30‑45° к коже, ориентируясь на анатомические ориентиры: правый бедренный отдел, чуть выше уровня лобковой кости. Внутри иглы ощущается легкое сопротивление при прохождении через подлежащие ткани, после чего следует «шиповидный» ход – небольшое движение иглы назад и вперёд, подтверждающее попадание в брюшную полость.
После подтверждения правильного положения вводят предписанную дозу гепарина медленно, равномерно распределяя препарат в полости. В конце инъекции иглу аккуратно извлекают, прижимая место пункции стерильным тампоном в течение 1–2 минут.
Завершающий этап – наложение лёгкой компрессии и фиксация повязкой. Пациенту разъясняют, что в течение последующих 30 минут следует оставаться в спокойном положении, избегать резких движений и контролировать наличие болевых ощущений или признаков кровотечения. При появлении любого из этих симптомов необходимо немедленно обратиться к врачу.
Соблюдение всех пунктов порядка выполнения обеспечивает надёжное распределение гепарина, ускоряет профилактику тромбозов и сохраняет безопасность процедуры.
3.4 Уход после
После подкожного введения гепарина в область живота следует соблюдать несколько простых, но важных правил, чтобы минимизировать риск осложнений и обеспечить комфорт пациента.
Во‑первых, необходимо тщательно обработать место укола антисептиком до процедуры и сразу после неё. После введения препарата слегка прижмите игольчатую часть в течение 2–3 минут, чтобы остановить небольшое кровоизлияние. Поверхностный синяк может появиться, но он обычно исчезает в течение нескольких дней без особых вмешательств.
Во‑вторых, рекомендуется регулярно менять зоны введения. Не следует вводить препарат более двух‑трёх раз подряд в одну и ту же область животи́нного квадранта. При плановом курсе лечения используйте последовательную схему: правый нижний, левый нижний, правый верхний, левый верхний квадрант. Такая ротация позволяет избежать локального раздражения и повышенной чувствительности ткани.
Третьим пунктом является контроль за состоянием кожи. При появлении сильного покраснения, отёка, ярко выраженного болевого ощущения или неконтролируемого кровотечения необходимо немедленно прекратить инъекции в данную зону и проконсультироваться с врачом. В остальных случаях небольшие визуальные изменения считаются нормой.
Не менее важен и общий мониторинг состояния пациента. На протяжении первых 24 часов после инъекции следует обратить внимание на признаки системного кровотечения: эпизодическое появление кровянистых пятен в моче, необычную синюшность слизистых оболочек, резкое падение артериального давления. При их обнаружении требуется срочная медицинская помощь.
Наконец, после каждой процедуры фиксируйте дату, время и место введения в медицинскую карту. Такая документация помогает отслеживать интервалы между уколами, соблюдать правильную ротацию зон и своевременно выявлять отклонения от нормы.
Соблюдая эти рекомендации, пациент получает надёжную профилактику тромботических осложнений без излишних дискомфортных ощущений и рисков.
Возможные побочные проявления
4.1 Местные реакции кожи
При введении гепарина в брюшную область часто наблюдаются местные кожные реакции, которые требуют внимательного контроля. Наиболее типичными являются покраснение и отёк в месте укола. Эти симптомы появляются из‑за раздражения сосудов и тканей при контакте препарата с кожей. Часто пациент ощущает лёгкую боль или жжение, которые обычно исчезают в течение нескольких часов.
К списку возможных реакций относятся:
- Появление небольших синячков, обусловленных микро‑кровоизлияниями;
- Появление зудящих высыпаний, свидетельствующих о гиперчувствительности к компонентам гепарина;
- Образование небольших гангренозных участков при несоблюдении асептики, что требует немедленного вмешательства;
- Длительное покраснение и отёк, указывающие на развитие воспаления.
Для снижения риска необходимо соблюдать строгую асептическую технику, использовать тонкую иглу и вводить препарат под углом 30–45 градусов. Ротация точек инъекций помогает предотвратить накопление травм в одном месте. После укола следует слегка помассировать область, чтобы равномерно распределить препарат и ускорить абсорбцию. При появлении сильной боли, усиливающегося отёка или признаков инфекции (покраснение, гнойные выделения) немедленно обратитесь к врачу — своевременное вмешательство предотвратит развитие осложнений.
Таким образом, локальные кожные реакции являются предсказуемой частью процедуры, но при правильном подходе они легко контролируются и не мешают достижению терапевтического эффекта от введения гепарина в брюшную полость.
4.2 Общие эффекты организма
Гепарин, вводимый внутрибрушинный путь, быстро распространяется по всему сосудистому руслу, оказывая мощное антикоагуляционное действие. После инъекции препарат захватывает плазму, где соединяется с анти‑тромбином III, усиливая его способность подавлять факторы свертывания (IIa, Xa и др.). Это приводит к значительному снижению способности крови образовывать тромбы, что особенно важно при профилактике и лечении тромбозов в периферических и центральных сосудистых системах.
Системный эффект проявляется в нескольких направлениях:
- Снижение вязкости крови – ускоряется протекание кровотока, уменьшается риск застойных процессов в венозных синусах.
- Стабилизация эндотелиальной функции – гепарин защищает клеточную оболочку сосудов от повреждения, снижая выработку прокоагулянтных факторов.
- Противовоспалительный аспект – препарат подавляет высвобождение медиаторов воспаления, уменьшая отёчность и локальную гиперемию.
- Уменьшение активности тромбоцитов – гепарин препятствует их агрегации, тем самым снижая вероятность микротромбоза в мелкокапиллярных сетях.
Эти свойства делают внутрибрушинный ввод предпочтительным при необходимости достичь быстрого и однородного распределения антикоагулянта, особенно у пациентов с ограниченной венозной доступностью или при проведении длительной терапии.
Однако следует помнить о возможности нежелательных реакций:
- Кровотечения – повышенный риск геморрагических осложнений при травмах, оперативных вмешательствах или совместном применении с другими антикоагулянтами.
- Тромбоцитопения – редкое, но серьёзное снижение числа тромбоцитов, требующее контроля лабораторных показателей.
- Аллергические реакции – от кожных высыпаний до анафилактического шока при гиперчувствительности к препаратам полисахаридного происхождения.
Контроль за уровнем активированного частичного тромбопластинового времени (aPTT) позволяет корректировать дозу, поддерживая терапевтический диапазон и минимизируя риск осложнений. При правильном подборе режима введения внутрибрушинный гепарин обеспечивает устойчивый антикоагуляционный эффект, способствующий безопасному восстановлению сосудистого тонуса и предотвращению образования патологических тромбов.
4.3 Действия при возникновении
При возникновении нежелательных реакций после подкожной инъекции гепарина в область брюшного пресса необходимо немедленно принять конкретные меры.
Во‑первых, при появлении значительного подкожного кровоизлияния (синяки, опухоль, боль) следует прижать место укола стерильным марлевым бинтом в течение 10–15 минут. После остановки кровотечения рекомендуется приложить холодный компресс, чтобы уменьшить отёк и предотвратить расширение гематомы.
Во‑вторых, если наблюдаются признаки системного кровотечения – обморок, учащённое сердцебиение, падение артериального давления – необходимо немедленно вызвать скорую медицинскую помощь. До прибытия бригады пациенту дают векторный (медикаментозный) фактор свертывания или протраван (поворотный) препарат, если они доступны, и удерживают его в лежачем положении с поднятыми ногами.
Третьим пунктом являются аллергические реакции. При покраснении, зуде, отёке в месте инъекции, а также при появлении сыпи или отёка на лице – следует прекратить дальнейшее введение препарата, снять компресс и ввести антигистаминный препарат (например, дифенгидрамин). При признаках анафилаксии (затруднённое дыхание, крапивница, падение давления) требуется немедленное введение адреналина внутримышечно и вызов скорой помощи.
Четвёртый шаг – контроль показателей свертываемости крови. При подозрении на избыточную антикоагуляцию (длительное время проб PT/INR, низкий уровень тромбоцитов) врач обязателен для коррекции дозировки гепарина или назначения антидота – протеиназы (например, протамин). При необходимости проводят лабораторный мониторинг каждые 4–6 часов до стабилизации параметров.
Наконец, в случае возникновения болей в животе, усиливающихся при движении, или признаков перитонита (запрещённые ощущения, резкая боль, рвота) пациенту необходимо немедленно обратиться в отделение хирургии. Такие симптомы могут указывать на внутреннее кровотечение, требующее экстренного вмешательства.
Краткий план действий:
- При местном кровоизлиянии – компресс и холод.
- При системных признаках кровотечения – удержание в лежачем положении, вызов скорой, возможное введение факторов свертывания.
- При аллергии – антигистамин, при анафилаксии – адреналин.
- При подозрении на избыточную антикоагуляцию – лабораторный контроль, коррекция дозы, приём протеиназы.
- При болях в животе и подозрении на внутреннее кровотечение – немедленное обращение к хирургу.
Противопоказания к использованию
5.1 Абсолютные ограничения
Уколы гепарина обычно вводятся в брюшную область, так как подкожный слой там достаточно толстый, а кровоснабжение обеспечивает быстрый и предсказуемый процесс высвобождения препарата. При этом пациент получает надёжный антикоагуляционный эффект без необходимости частой смены мест вводов.
Абсолютные ограничения при применении подкожных инъекций гепарина:
- подтверждённый гемофилия любого типа и степень тяжести;
- активное массивное кровотечение (внутреннее или наружное) в любой момент времени;
- подозрение или подтверждение диссеминированного внутрисосудистого свертывания (DIC);
- анафилактическая реакция на гепарин и любые его компоненты;
- недавно проведённая спинальная или эпидуральная пункция, а также операционные вмешательства с высокой вероятностью кровоизлияния в области пункции;
- неконтролируемая гипертензия, осложнённая тромбоцитопенией, при которой риски кровоизлияния превышают потенциальную пользу.
Каждое из перечисленных состояний исключает возможность подкожного введения гепарина без предварительной коррекции. При наличии любого из пунктов необходимо выбрать альтернативный метод профилактики тромбообразования или полностью отменить препарат. Уверенно соблюдайте эти правила – так будет гарантирована безопасность пациента и эффективность лечения.
5.2 Относительные ограничения
Уколы гепарина в брюшную область применяются для профилактики и лечения тромбоэмболических осложнений, а также для контроля свертывающей системы в условиях, когда требуется быстрый и стабильный субкутанный эффект. При этом врач обязан учитывать не только показания, но и относительные ограничения, которые могут ограничить или потребовать особой осторожности при введении препарата.
Одним из главных относительных ограничений является наличие у пациента тяжёлой ожирённости. Избыточный подкожный слой затрудняет правильное размещение иглы и может привести к неполному всасыванию препарата, снижая его эффективность. При работе с такими пациентами рекомендуется использовать более длинные иглы и тщательно проверять глубину введения.
Повышенная чувствительность к гепарину или к вспомогательным веществам, входящим в состав препарата, также относится к относительным ограничениям. При наличии аллергических реакций в анамнезе необходимо провести тестирование на небольшую дозу и наблюдать за реакцией в течение минимум 30 минут. При подтверждении гиперчувствительности ввод может потребовать замены на альтернативный препарат.
Нарушения свертывающей функции, такие как тромбоцитопения, повышенное время кровотечения или существующие геморрагические осложнения, требуют особого подхода. В этих ситуациях дозировка гепарина должна быть скорректирована, а уровень коагуляции контролироваться более часто, чтобы избежать избыточного кровотечения.
Серьёзные кожные заболевания в области брюшной стенки (экзема, дерматит, открытые раны) усложняют субкутанное введение. Игла может повредить повреждённую кожу, что увеличивает риск инфицирования. При наличии таких повреждений лучше выбрать другую зону для инъекции или отложить лечение до их заживления.
Нарушения функции почек и печени, влияющие на метаболизм и выведение гепарина, могут удлинить его полувремя в организме. При хронической почечной недостаточности или тяжёлой печёночной дисфункции следует уменьшить дозу и усилить мониторинг анти‑Xa активности.
Список типичных относительных ограничений:
- ожирение с большой толщиной подкожного жира;
- повышенная чувствительность к компонентам препарата;
- тромбоцитопения, расширенные сроки кровотечения;
- кожные поражения в зоне инъекции;
- тяжёлые нарушения функции почек или печени.
Учитывая перечисленные ограничения, врач может корректировать схему лечения, адаптировать дозировку и выбрать оптимальное место введения, чтобы достичь требуемого антикоагулянтного эффекта без избыточных рисков. Надёжный контроль лабораторных показателей и тщательное наблюдение за состоянием пациента позволяют успешно использовать субкутанные уколы гепарина в брюшной области даже при наличии относительных противопоказаний.