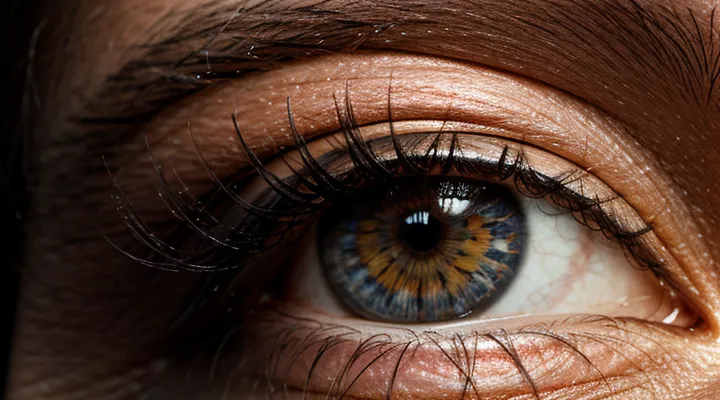
1. Общие сведения
1.1. Особенности состояния
Состояние сетчатки при ангиопатии у взрослых характеризуется выраженными морфологическими и функциональными изменениями, которые быстро прогрессируют и требуют немедленного вмешательства. На ранних этапах наблюдается микроаневризма сосудов, повышенная проницаемость стенок, что приводит к накоплению экссудата в наружных слоях сетчатки. При дальнейшем развитии процесса формируются геморрагические пятна, склеротические изменения сосудов и развитие неоваскулярных комплексов. Эти новообразования часто сопровождаются отслоением сетчатки и образованием субретинальных геморроидальных масс, что существенно ухудшает зрение.
Клиническая картина включает:
- Появление плавающих пятен и вспышек в поле зрения, обусловленных кровоизлияниями;
- Уменьшение остроты зрения, особенно при поражении макулы;
- Искажение прямой линии (метаморфопсия), связанное с отеком и отслоением сетчатки;
- Снижение полей зрения, часто по периферии, из‑за расширения неоваскулярных узлов.
Функциональные нарушения фиксируются при офтальмоскопии, флюоресцентной ангиографии и оптической когерентной томографии. Офтальмоскопия показывает характерные «кровяные клубки», а флюоресцентная ангиография выявляет зоны усиленного протекания контраста, указывающие на патологическое неоваскулярное образование. ОКТ позволяет оценить толщину отека и степень отслоения, что является критерием выбора терапевтической стратегии.
Важным аспектом состояния является высокая вероятность прогрессирования до необратимой потери зрения, если не начать лечение в короткие сроки. Поэтому каждый случай требует тщательного мониторинга и своевременного применения анти‑ВЕГФ‑терапии, лазерной коагуляции или фотодинамической терапии, в зависимости от локализации и активности поражения. Своевременное вмешательство позволяет стабилизировать состояние, уменьшить отек и предотвратить дальнейшее разрушение сетчатки.
1.2. Механизм развития
1.2. Механизм развития
Развитие патологических изменений в сетчатке у взрослых начинается с длительного нарушения микроциркуляции. Хроническая гипоксия тканей заставляет эндотелиальные клетки активировать синтез факторов роста, в частности VEGF (vascular endothelial growth factor). Этот фактор стимулирует образование новых сосудов, однако новые сосуды часто оказываются хрупкими и проницаемыми.
Последовательность событий выглядит следующим образом:
- Снижение оксигенации в областях сетчатки из‑за атеросклеротических изменений сосудов или длительного гипергликемического поражения;
- Активизация гипокси‑индуцируемых факторов, которые усиливают экспрессию VEGF и других провазогенных молекул;
- Пролиферация эндотелиальных клеток, их миграция и формирование сосудистых сетей, не соответствующих нормальной анатомии;
- Увеличение проницаемости новых сосудов, что приводит к экссудированию плазмы в субретинальное пространство и образованию отёков;
- Развитие геморрагий из хрупких сосудов, их разрыв и последующее образование микроскопических кровоизлияний, способствующих ухудшению зрительной функции.
Кроме того, системные факторы, такие как артериальная гипертензия и дислипидемия, усиливают стеноз сосудов, усиливая гипоксию и ускоряя процесс неуправляемого неоваскулярного роста. Нарушения в регуляции инсулина и глюкозы усиливают оксидативный стресс, что дополнительно повреждает эндотелиальную целостность.
В результате всех этих механизмов происходит постепенное ухудшение структуры сетчатки, развитие отёков, экссудатов и кровоизлияний, которые в совокупности ведут к снижению остроты зрения и, при отсутствии своевременного вмешательства, к необратимому потере зрительного поля.
2. Классификация
2.1. Виды
2.1.1. Диабетическая форма
Диабетическая форма ангиопатии сетчатки – это осложнение, возникающее у взрослых пациентов с сахарным диабетом, при котором нарушается микроциркуляция в сетчатке. Хроническое повышение уровня глюкозы в крови приводит к повреждению эндотелия сосудов, утолщению их стенок и повышению проницаемости. В результате происходит отток жидкости и появление микровысыпей, а в более тяжёлых случаях – развитие нехарактерных сосудов, которые легко разрываются и вызывают кровоизлияния.
Ключевые проявления включают:
- микроаневризмы и капиллярные окклюзии;
- сухие и влажные макулопатии;
- неоангиогенез, приводящий к росту хрупких сосудов;
- отёк сетчатки и геморрагии, способные привести к потере зрения.
Риск развития диабетической ангиопатии возрастает при длительном течении диабета, плохом гликемическом контроле, гипертонии и дислипидемии. Регулярные офтальмологические осмотры позволяют выявлять начальные изменения, когда лечение ещё эффективно. Диагностический арсенал включает спектрально-оптическую когерентную томографию (СОКТ), флюоресцентную ангиографию и тональную визуализацию сетчатки.
Терапевтические стратегии направлены на стабилизацию гликемии, коррекцию сопутствующих факторов и локальное вмешательство. При наличии неоангиогенеза применяют анти‑ВЕГФ‑лекарства, вводимые внутримозговым способом, а в случае макулопатии с отёком – фотокоагуляцию или лазерную терапию. При прогрессирующей потере зрения иногда требуется хирургическое удаление стекловидного тела.
Эффективность лечения напрямую связана с ранним выявлением патологических изменений и строгим соблюдением рекомендаций по контролю уровня сахара в крови. При своевременной терапии большинство пациентов сохраняют достаточный уровень зрения и могут вести активный образ жизни.
2.1.2. Гипертоническая форма
Гипертоническая форма ретинальной ангиопатии (раздел 2.1.2) развивается при длительном повышении артериального давления, которое поражает мелкие сосуды сетчатки и приводит к их структурным и функциональным изменениям. Систематическое воздействие гипертензии вызывает спазм артериол, их стеноз и последующее уменьшение просвета, что проявляется в виде артериального сужения и артериовенозных «зажимов». При прогрессировании процесса наблюдаются характерные поражения:
- артериальная пятнистость и отёк стенки сосудов;
- артериовенозные «зажимы», при которых артерия сжимает соседнюю вену;
- «огненные» кровоизлияния в наружный слой сетчатки;
- пятна «ватных хлопков» (которые представляют собой локальные участки инфарктов нервных волокон);
- отёк зрительного диска в тяжёлой форме.
Классификация поражений по степени тяжести включает лёгкую (изолированные сосудистые изменения), умеренную (комбинация артериального сужения, зажимов и небольших кровоизлияний) и тяжёлую (многочисленные кровоизлияния, отёк диска, возможный развитие гипертонической ретинопатии с экзудативным отёком). Диагностическая оценка проводится офтальмоскопией, при необходимости дополняется флюоресцентной ангиографией, позволяющей визуализировать зоны не перфузии и микроаневризмы.
Лечение гипертонической формы сосредоточено на строгом контроле системного давления, что является единственным способом остановить прогрессирование сосудистых изменений и предотвратить развитие осложнений, таких как отслойка сетчатки или центральная ишемическая ретинопатия. При острых эпизодах кровоизлияний могут потребоваться локальные лазерные процедуры для гемостаза. Регулярные офтальмологические осмотры позволяют своевременно фиксировать динамику изменений и корректировать терапию.
2.1.3. Гипотоническая форма
Гипотоническая форма ангиопатии сетчатки у взрослых характеризуется снижением внутриглазного давления, что приводит к специфическим изменениям сосудов сетчатки. При этом типе поражения наблюдается расширение и утолщение сосудистых стенок, их повышенная проницаемость и развитие микроаневризм. Снижение давления способствует нарушению регуляции кровотока, что усиливает гипоксию тканей и провоцирует развитие неоваскулярных процессов.
Клинические проявления гипотонической формы включают:
- Появление множественных кровоизлияний в периферической части сетчатки;
- Формирование субретинальных геморрагий, часто в виде «звёздных» пятен;
- Развитие микроаневризм и их возможный разрыв с образованием субретинального кровоизлияния;
- Снижение остроты зрения, особенно при поражении макулы;
- Появление визуальных полей с «тёмными» пятнами, обусловленными отёком и кровоизлияниями.
Диагностические методы, позволяющие подтвердить гипотоническую форму, включают:
- Офтальмоскопию – позволяет визуализировать характерные кровоизлияния и микроаневризмы;
- Флюоресцентную ангиографию – выявляет зоны повышенной проницаемости сосудов и неоваскулярные образования;
- Оптическую когерентную томографию (ОКТ) – показывает детали отёка, субретинальных геморрагий и структуры сосудов.
Лечение направлено на стабилизацию внутриглазного давления и предотвращение прогрессии сосудистых изменений. Применяют препараты, повышающие тонус сосудов, а также антиангидратные средства, снижающие отёк сетчатки. В тяжёлых случаях может потребоваться лазерная коагуляция микроаневризм или инъекции анти‑ВЕГФ (фактор роста эндотелия сосудов) для подавления неоваскуляризации. Регулярный мониторинг состояния глаза и корректировка терапии позволяют сохранить зрение и предотвратить осложнения, такие как отслойка сетчатки.
2.1.4. Юношеская форма
Юношеская форма ангиопатии сетчатки глаза у взрослых проявляется в более раннем возрасте, но сохраняет характерные черты, отличающие её от типичной возрастной патологии. При этом заболевании происходит необратимое повреждение сосудов сетчатки, что приводит к нарушению её питания и последующей потере зрения. В юношеской форме процесс начинается быстрее, а прогрессирование часто сопровождается более выраженными отёками и геморрагическими изменениями.
Основные причины включают генетическую предрасположенность, системные сосудистые нарушения и длительное воздействие факторов, повышающих нагрузку на микрососуды глазного дна. У подростков часто фиксируется сопутствующее гипертоническое состояние, диабетический дисбаланс или аутоиммунные процессы, которые ускоряют развитие патологических изменений.
Клиническая картина характеризуется:
- резким ухудшением остроты зрения;
- появлением пятен или пятен в поле зрения;
- ощущением «мутности» при попытке сосредоточиться на деталях;
- иногда – болевыми ощущениями при повышении внутриглазного давления.
Диагностический алгоритм подразумевает:
- Офтальмоскопию с детальным осмотром сосудов сетчатки;
- Флюоресцентную ангиографию, позволяющую выявить зоны неокклюзии и утечки;
- ОПТ‑сканирование для оценки толщины сетчатки и наличия отёков;
- Лабораторные исследования, направленные на исключение системных заболеваний.
Лечение юношеской формы требует комплексного подхода. Приоритет отдается стабилизации сосудистого состояния: назначаются антигипертензивные препараты, препараты, снижающие уровень глюкозы, а также иммуномодуляторы при аутоиммунных процессах. Инъекционные анти‑ВЕГФ‑терапии позволяют быстро уменьшить отёк и предотвратить дальнейшее разрушение сосудов. При необходимости применяется лазерная коагуляция для закрытия патологических сосудов и снижения риска кровоизлияний.
Прогноз зависит от своевременности вмешательства и контроля сопутствующих факторов. При раннем обнаружении и адекватной терапии можно достичь значительного сохранения зрительной функции и предотвратить необратимую потерю зрения. Регулярные осмотры у офтальмолога и строгий контроль за общим здоровьем пациента являются обязательными условиями успешного исхода.
2.1.5. Травматическая форма
Травматическая форма ангиопатии сетчатки развивается после прямого или косвенного поражения глаза механическим воздействием. При сильном ударе, проникновении инородного тела или при травме, сопровождающейся разрывом сосудов, в тканях сетчатки возникает аномальное образование сосудов, их утолщение и повышенная проницаемость. Эти изменения приводят к отёку, геморрагиям и развитию вторичных осложнений, таких как макулярный отек и дегенеративные изменения фовеальной зоны.
Основные причины травмы включают ударные воздействия (удары мячом, падения, автокатастрофы), химические ожоги, радиационное воздействие и хирургические вмешательства, сопровождающиеся повреждением сосудистой сети сетчатки. При травме происходит дисрегуляция факторов роста сосудов, в частности вазоактивного эндотелия, что стимулирует образование новых, часто хрупких сосудов, неспособных к нормальному функционированию.
Клинические проявления проявляются в виде резкого снижения остроты зрения, появления «запотевшего» пятна в поле зрения, а также ощущения плавающих пятен или линий. При осмотре офтальмологом обнаруживаются кровоизлияния в сетчатке, микроаневризмы, отёк макулы и иногда субретинальные геморрагии. Флюоресцентная ангиография раскрывает зоны повышенной проницаемости сосудов и новые сосудистые сети, характерные для травматического процесса.
Диагностический подход включает:
- Офтальмоскопию с детальным оцениванием сосудистых изменений;
- Флюоресцентную ангиографию для визуализации патологических сосудов;
- Оптическую когерентную томографию (ОКТ) с целью оценки толщины сетчатки и наличия отёка;
- УЗДОГ для определения глубины и характера геморрагий.
Лечение направлено на стабилизацию сосудистой стенки, снижение отёка и предотвращение развития новых кровоизлияний. В практике применяются анти‑ВЕГФ препараты, вводимые внутримозгово, а также кортикостероиды для уменьшения воспаления. При выраженном отёке могут использоваться ингибиторы модулятора иммунитета. В некоторых случаях показана лазерная коагуляция патологических сосудов или фотодинамическая терапия.
Прогноз зависит от тяжести травмы и своевременности вмешательства. При раннем диагностировании и адекватном лечении большинство пациентов сохраняют функциональную остроту зрения, однако при тяжёлых повреждениях может возникнуть необратимая потеря зрения, особенно если поражена центральная часть макулы. Регулярные контрольные осмотры позволяют своевременно корректировать терапию и минимизировать риск прогрессирования заболевания.
2.2. Стадии
Стадии развития ангиопатии сетчатки у взрослых определяют тяжесть поражения, степень риска осложнений и тактику лечения. На каждом этапе наблюдаются характерные морфологические и функциональные изменения, позволяющие врачам точно оценить прогрессирование заболевания.
На ранней стадии поражения сосудов проявляются микроскопические изменения в стенках артериол и венул: утолщение, потеря эластичности и небольшие локальные утечки плазмы. Эти изменения фиксируются при флебоангиографии в виде небольших пятен с повышенной проницаемостью. Функционально пациент может не ощущать ухудшения зрения, однако уже присутствуют субклинические отёки макулы.
Средняя стадия характеризуется более выраженными сосудистыми аномалиями. Появляются микроподрывы сосудистых стенок, расширенные венозные сосуды и начальное образование микрососудистых сетей. На флюоресцентной ангиографии фиксируются зоны гиперярности, свидетельствующие о значительном повышении проницаемости. Клинически наблюдается умеренное снижение остроты зрения, появление искажений изображения и иногда небольшие пятна в поле зрения.
Продвинутая (пролиферативная) стадия сопровождается разрастанием новых, хрупких сосудов из глубоких слоёв сетчатки. Эти сосуды часто разрываются, вызывая обширные кровоизлияния, отслойки сетчатки и развитие макулярного отёка. На обследовании видны массивные пятна гиперярности, а также зоны некроза ткани. Потеря зрения становится значительной, часто наблюдаются постоянные «черные пятна» и полная утрата центрального зрительного поля.
Для каждой стадии разработаны специфические подходы к терапии:
- На ранней стадии рекомендуется строгий контроль системных факторов риска (артериальная гипертензия, диабет) и применение анти‑ангиогенных препаратов в низких дозах.
- При средней стадии усиливают анти‑ангиогенную терапию, добавляют фотокоагуляцию микрососудов и, при необходимости, инъекции стероидных препаратов для уменьшения отёка.
- На продвинутой стадии применяют комбинированные методы: лазерная коагуляция, витрэктомия, а также системные препараты, направленные на подавление роста новых сосудов и стабилизацию гемодинамики сетчатки.
Точная классификация по стадиям позволяет своевременно корректировать лечение, замедлять прогрессирование заболевания и сохранять зрительные функции пациента.
3. Причины
3.1. Системные заболевания
Сетчаточная ангиопатия у взрослых часто является проявлением нарушений в работе организма, которые затрагивают сосудистую систему. Среди системных заболеваний, способных вызвать патологические изменения в сетчатке, выделяются несколько ключевых групп.
Во-первых, диабет mellitus остаётся главным виновником сосудистых осложнений глаза. Хроническая гипергликемия приводит к повреждению эндотелия капилляров, повышенной проницаемости сосудов и развитию микроваскулярных аномалий, которые в конечном итоге проявляются в виде отёков, кровоизлияний и неоваскуляризации сетчатки.
Во-вторых, артериальная гипертензия создаёт постоянное механическое напряжение стенок сосудов. При длительном повышении давления происходит стеноз, утолщение и потеря эластичности артериол, что приводит к ишемическому поражению сетчатки, появлению пятен и отёков, а иногда – к развитию гипертонической ретинопатии с кровоизлияниями.
Третья группа – атеросклероз и сопутствующая дислипидемия. Нарушения липидного обмена способствуют образованию атероматозных бляшек, которые могут сужать сосуды глаза и ограничивать приток крови к сетчатке. Снижение кровоснабжения усиливает гипоксию и стимулирует патологическую неоваскуляризацию.
Системные воспалительные заболевания, такие как системная красная волчанка, ревматоидный артрит и склеродермия, также способны повлиять на сосудистый статус сетчатки. При этих патологиях наблюдаются иммунные комплексы и воспалительные цитокины, которые повреждают сосудистый эндотелий, вызывая микроаневризмы, отёки и кровоизлияния.
Гематологические расстройства, включая анемию, тромбоцитопению и гиперкоагуляцию, могут спровоцировать как ишемические, так и геморрагические изменения в сетчатке. Нарушения свертываемости крови приводят к тромбозам мелких сосудов, а снижение уровня гемоглобина ухудшает кислородоснабжение тканей глаза.
Нарушения обмена, такие как гипертиреоз и гипотиреоз, влияют на сосудистый тонус и метаболизм, что в свою очередь может способствовать развитию отёков и микроанизоксии сетчатки.
Список основных системных факторов, способных вызвать ангиопатические изменения сетчатки у взрослых:
- сахарный диабет;
- артериальная гипертензия;
- атеросклероз и дислипидемия;
- системные аутоиммунные заболевания (волчанка, ревматоидный артрит, склеродермия);
- гематологические патологии (анемия, тромбоцитопения, гиперкоагуляция);
- эндокринные нарушения (гипертиреоз, гипотиреоз);
- хроническая почечная недостаточность, сопровождающаяся повышенным уровнем уратов и азотистых веществ в крови.
Каждое из этих заболеваний требует тщательного контроля и своевременного лечения, поскольку их влияние на сосуды сетчатки может привести к необратимому ухудшению зрения. Комплексный подход, включающий коррекцию системных факторов и специализированные офтальмологические процедуры, позволяет существенно снизить риск прогрессирования ангиопатии и сохранить зрительные функции.
3.2. Местные факторы
Местные факторы, способствующие развитию ангиопатии сетчатки у взрослых, включают прямое воздействие на сосудистую сеть глаза и нарушение её регуляции. Наиболее значимыми из них являются:
- Гипертония. Постоянное повышение артериального давления приводит к стенозу и утолщению артериол, что вызывает гипоксию сетчатки и стимулирует аномальное образование новых сосудов.
- Диабетическая микрососудистая болезнь. Хроническая гипергликемия повреждает эндотелий сосудов, усиливает проницаемость капилляров и провоцирует их разрыв.
- Дислипидемия. Избыточный уровень холестерина и триглицеридов способствует отложению атероматозных бляшек в сосудистых стенках, ограничивая кровоток.
- Курение. Токсины табачного дыма ухудшают оксигенацию тканей, вызывают оксидативный стресс и усиливают воспалительные процессы в сетчатке.
- Окклюзия ветвей центральной ретинальной артерии или вены. Нарушение кровообращения в результате тромбоза или эмболии приводит к ишемии и последующей неоваскуляризации.
- Хроническое воспаление глазного яблока. Уретрит, конъюнктивит и другие воспалительные заболевания могут спровоцировать эндотелиальную дисфункцию и способствовать развитию патологических сосудов.
- Травма глаза. Механическое повреждение сетчатки и сосудов часто приводит к локальному гипокислительному стрессу и реактивному росту сосудов.
Все перечисленные факторы действуют напрямую на микроциркуляцию сетчатки, вызывая её деградацию и патологическое новообразование сосудов. Их совокупное влияние ускоряет прогрессирование заболевания, ухудшает зрительную функцию и повышает риск осложнений, таких как отёк макулы и кровоизлияния. Устранение или контроль этих факторов является обязательным шагом в профилактике и лечении ангиопатии сетчатки у взрослых.
3.3. Факторы риска
Среди взрослых пациентов, наиболее значимыми факторами, способствующими развитию ангиопатии сетчатки, являются хронические системные заболевания и образ жизни, провоцирующие нарушение сосудистой функции.
Главным риском остаётся сахарный диабет — постоянно повышенный уровень глюкозы приводит к микрососудистым повреждениям, ускоряя развитие патологических сосудов в сетчатке. Второй по важности фактор – артериальная гипертензия, поскольку повышенное давление усиливает стеноз сосудов и провоцирует их разрушение. Нарушения липидного обмена, особенно повышенный уровень ЛПНП и триглицеридов, способствуют атеросклеротическим изменениям, которые ухудшают микроциркуляцию в глазном дне.
Курение табака усиливает оксидативный стресс и ухудшает эндотелиальную функцию, что напрямую ускоряет процесс сосудистого поражения. Ожирение, сопровождающееся инсулинорезистентностью, повышает нагрузку на сосудистую систему и усугубляет метаболические отклонения. Возраст также вносит свой вклад: с возрастом снижается эластичность сосудов, повышается их проходимость к патологическим изменениям.
Генетическая предрасположенность не следует недооценивать – наличие в семье случаев ангиопатии сетчатки или сопутствующих сосудистых заболеваний повышает риск развития патологии. Кроме того, длительный приём некоторых медикаментов (например, стероидов) может усиливать сосудистую дисфункцию.
Сводя всё вместе, риск развития ангиопатии сетчатки у взрослых формируется под влиянием сочетания метаболических, гемодинамических и поведенческих факторов, требующих комплексного контроля и профилактических мер.
4. Проявления
4.1. Общие признаки
Ангиопатия сетчатки глаза у взрослых проявляется характерным набором клинических признаков, позволяющих быстро установить диагноз и начать лечение. Основные проявления затрагивают зрение и состояние глазного дна.
Во-первых, пациенты часто жалуются на ухудшение остроты зрения, которое может развиваться как постепенно, так и резко. Часто наблюдаются пятна (скотомы) в центральной или периферической части поля зрения, а также искажение изображения (метаморфопсия), когда прямые линии кажутся волнообразными.
Во-вторых, в зрительном поле появляются «мушки» – плавающие пятна, обусловленные кровоизлияниями в стекловидное тело. При более тяжёлой форме заболевания могут возникать двойные изображения (диплопия) и снижение контрастной чувствительности.
Третий важный признак – изменения, видимые при офтальмоскопии. На сетчатке появляются микрососудистые аномалии: микроаневризмы, перфузионные пятна, жёлтые экссудаты и геморрагии различного масштаба. При прогрессировании болезни формируются новые сосуды (неоваскуляризация), которые часто кровоточат, вызывая дополнительные кровоизлияния и отёк сетчатки.
Четвёртый аспект – реакция на свет. У пациентов может наблюдаться повышенная светобоязнь, а также замедление зрачковой реакции из‑за поражения сосудов, снабжающих зрительный нерв.
Пятый показатель – наличие сопутствующих системных факторов риска. У взрослых наиболее часто ангиопатия связана с гипертонической болезнью, сахарным диабетом, а также с атеросклеротическими изменениями сосудов. При наличии этих заболеваний вероятность развития патологических изменений сетчатки возрастает в несколько раз.
Сводя всё вместе, общие признаки ангиопатии сетчатки у взрослых включают:
- снижение остроты зрения и появление скотом;
- искажение изображения (метаморфопсия);
- плавающие пятна и двойные изображения;
- характерные изменения сетчатки при офтальмоскопии (микроаневризмы, геморрагии, экссудаты, неоваскуляризация);
- повышенная светобоязнь и изменения зрачковой реакции;
- наличие системных факторов риска (гипертензия, диабет, атеросклероз).
Эти проявления позволяют врачу быстро распознать заболевание и подобрать оптимальную терапию, направленную на сохранение зрения и профилактику осложнений.
4.2. Специфические симптомы
4.2.1. Нарушения зрения
Ангиопатия сетчатки у взрослых сопровождается характерным набором зрительных нарушений, которые требуют немедленного внимания специалиста. Наиболее часто наблюдаются снижение остроты зрения и появление пятен или «мутных зон» в центральной части поля зрения. Пациенты часто жалуются на искажение изображений: прямые линии кажутся волнистыми, а мелкие детали становятся неразличимыми.
Нарушения периферийного зрения проявляются в виде темных пятен по бокам поля зрения, которые постепенно расширяются, если патологический процесс не остановить. Ночные зрительные проблемы, такие как ухудшение видимости при слабом освещении, также являются типичным признаком. Двоение изображения и световые вспышки могут появляться при развитии сосудистых аневризм и кровоизлияний в сетчатке.
Для более точного описания часто используют список основных симптомов:
- падение остроты зрения, особенно в центральной зоне;
- появление «мусорных» пятен, пятен с темным центром или «мыльных пузырей» в поле зрения;
- искажение (метаморфопсия) прямых линий и объектов;
- ограничение периферийного зрения, ощущение «туннельного» зрения;
- ночная слепота и ухудшение адаптации к темноте;
- двоение изображения и вспышки света при активных кровоизлияниях.
Эти проявления свидетельствуют о нарушении кровоснабжения сетчатки, отёке и повреждении фоторецепторов. При первых признаках необходимо обратиться к офтальмологу для проведения диагностики и назначения терапии, так как своевременное вмешательство может замедлить прогрессирование заболевания и сохранить зрительные функции.
4.2.2. Сопутствующие жалобы
Сопутствующие жалобы при ангиопатии сетчатки у взрослых часто проявляются в виде разнообразных визуальных симптомов, которые сопровождают основной процесс нарушения сосудов. Пациенты обычно отмечают постепенное ухудшение остроты зрения, особенно в периферических зонах поля зрения. Часто появляется ощущение «мутности» при попытке рассмотреть мелкие детали, а чтение становится более утомительным.
Нередки жалобы на появление плавающих пятен или нитей, которые движутся вместе с глазным движением. Эти феномены свидетельствуют о разрыве мелких сосудов и последующем вытекании крови в полупрозрачную среду сетчатки. У некоторых людей наблюдается ощущение «завихрения» или «колебаний» в поле зрения, которое усиливается при изменении положения головы или при ярком освещении.
Склерозирование сосудов может приводить к появлению темных пятен, которые расширяются со временем и могут переходить в постоянные зоны потери зрения. В более тяжёлых случаях пациенты фиксируют появление «пламени» или «искра», особенно при взгляде на светлые поверхности. Эти проявления часто сопровождаются головными болями, усиливающимися к концу дня, а также повышенной утомляемостью глаз.
Список типичных сопутствующих жалоб:
- постепенное снижение остроты зрения;
- появление плавающих элементов (floaters);
- темные пятна или «заплаты» в поле зрения;
- ощущение мерцания, вспышек света;
- головные боли, усиливающиеся при длительной работе за компьютером;
- повышенная утомляемость глаз и чувство сухости.
Важно фиксировать все проявления и своевременно информировать врача, поскольку своевременное вмешательство может замедлить процесс прогрессирования заболевания и сохранить зрительные функции.
5. Диагностика
5.1. Осмотр врача-офтальмолога
5.1. Осмотр врача‑офтальмолога
Первый этап – подробный сбор анамнеза. Врач уточняет наличие сахарного диабета, артериальной гипертензии, курения, семейных заболеваний глаз и предыдущих проблем со зрением. Эта информация позволяет сразу оценить риск развития сосудистых изменений в сетчатке.
Затем измеряется острота зрения на каждой глазу с помощью стандартных таблиц. Показатели фиксируются, а любые отклонения от нормы становятся поводом для более детального исследования.
Склероскопический осмотр проводится под микроскопом со специальным освещением. С помощью щелевой лампы врач исследует переднюю часть глаза, проверяя состояние роговицы, передней камеры и зрачка. При подозрении на сосудистые нарушения в сетчатке переходят к осмотру заднего сегмента.
Фондоскопия (осмотр глазного дна) выполняется с помощью окулярного или прямого фоноскопа. Врач внимательно изучает артерии и вены сетчатки, ищет микроаневризмы, небольшие кровоизлияния, экссудаты и признаки неоваскуляризации. Любые изменения фиксируются в карте наблюдения.
Оптическая когерентная томография (ОКТ) позволяет получить поперечные изображения слоёв сетчатки. При наличии ангиопатии наблюдаются утолщения, отёки и нарушения архитектуры внешних слоёв. ОКТ помогает оценить степень поражения и контролировать динамику процесса.
Флюоресцентная ангиография (ФА) используется для визуализации кровотока в сетчатке. После введения контрастного вещества врач фиксирует зоны протекания, утечки и новообразования сосудов. Этот метод раскрывает скрытые участки неоваскуляризации, которые невозможно увидеть обычным осмотром.
Тонометрия измеряет внутриглазное давление. Повышенное давление может усугублять сосудистые изменения и требовать дополнительного вмешательства.
В конце приёма врач подводит итоги, объясняет пациенту характер обнаруженных сосудистых изменений и формирует план дальнейшего наблюдения или лечения. При необходимости назначаются препараты, лазерная коагуляция или инъекции, а также рекомендации по контролю системных факторов риска.
5.2. Инструментальные методы
5.2.1. Оптическая когерентная томография (ОКТ)
Оптическая когерентная томография (ОКТ) представляет собой неинвазивный метод визуализации, позволяющий получить микроскопические поперечные срезы сетчатки с разрешением в микронном диапазоне. Технология основана на интерферометрическом измерении отражённого света, что обеспечивает построение трехмерных изображений без применения контрастных веществ. Благодаря высокой пространственной точности ОКТ становится основным инструментом для оценки структурных изменений при ангиопатии сетчатки у взрослых пациентов.
ОКТ раскрывает детали всех слоёв сетчатки, включая нервный волокнистый слой, внешнюю и внутреннюю сегменты фоточувствительных клеток, а также подретинальную мембрану. При наличии патологической неоваскуляризации в сетчатке появляются характерные признаки: отёк, субретинальное или подкожно-ретинальное отделение, а также гиперрефлективные зоны, соответствующие новообразованным сосудистым комплексам. Выявление этих изменений на ранних стадиях позволяет своевременно назначить анти‑ВЕГФ‑терапию и снизить риск потери зрения.
Для мониторинга эффективности лечения ОКТ предоставляет количественные показатели, такие как толщина центральной макулы, объём жидкостных скоплений и площадь неоваскулярных мембран. Регулярные сканирования фиксируют динамику этих параметров, что даёт возможность корректировать терапевтическую схему в реальном времени. Кроме того, спектральная и волоконно‑оптическая версии ОКТ позволяют детализировать кровоток в мелких сосудах, выявляя микроанизоэметрию и перфузионные нарушения, характерные для диабетической ретинопатии и возрастной макулярной дегенерации.
Список ключевых возможностей ОКТ при оценке ангиопатии сетчатки:
- детальная морфологическая карта всех слоёв сетчатки;
- выявление субретинальных и подкожно‑ретинальных отёков;
- измерение толщины макулы и объёма жидкостных скоплений;
- оценка площади и структуры новообразованных сосудов;
- мониторинг изменений в ответ на терапию в режиме реального времени.
Таким образом, оптическая когерентная томография обеспечивает комплексный подход к диагностике, прогнозированию и контролю лечения ангиопатических процессов в сетчатке у взрослых, позволяя сохранять зрение и улучшать качество жизни пациентов.
5.2.2. Флюоресцентная ангиография (ФАГ)
Флюоресцентная ангиография (ФАГ) — неотъемлемый диагностический метод при оценке сосудистых поражений сетчатки у взрослых. При проведении процедуры вводится в вену небольшое количество натриевой соли натрий‑сульфата индоксида (светоотражающего красителя), который быстро распределяется по сосудистой системе глаза. Через несколько секунд после введения краситель начинает заполнять артерии, вены и капилляры сетчатки, а специализированная камера фиксирует последовательные изображения, позволяющие проследить динамику кровотока.
Главные задачи ФАГ заключаются в выявлении локализации и характера сосудистых изменений, оценке проницаемости сосудов, обнаружении микроподрывов гемангиом, неоваскулярных мембран и областей гипоксии. Метод позволяет дифференцировать типы ангиопатий, определить степень их активности и оценить эффективность проводимой терапии. Благодаря высокой чувствительности к нарушениям гемодинамики, ФАГ выявляет даже небольшие сосудистые аномалии, которые остаются незамеченными при обычном осмотре глазного дна.
Показания к проведению флюоресцентной ангиографии включают:
- подозрение на диабетическую ретинопатию с неоваскулярными процессами;
- возрастную макулодистрофию, в частности наличие новых сосудов под ретинальной пленкой;
- сосудистую окклюзию центральной или ветвистой артерии/вены;
- гипертензивную ретинопатию с подозрением на микросклероз или кровоизлияния;
- воспалительные заболевания сетчатки, требующие уточнения характера сосудистых поражений.
Техника проведения безопасна и быстра. После инъекции пациента просят сохранять неподвижность, а камера делает серию снимков в течение 5–10 минут. На полученных изображениях различаются несколько фаз: артериальная, венозная и пятнистая. Патологические участки проявляются усиленным или задержанным вымыванием красящего вещества, а также появлением пятен, указывающих на кровоизлияния или отёк.
Интерпретация результатов требует опыта: в случае диабетической ангиопатии наблюдаются микроподтеки и неравномерные зоны вымывания; при возрастной макулодистрофии характерны «пятна» с быстрым заполнением и медленным оттоком; при сосудистой окклюзии фиксируются зоны гипоперфузии и последующее развитие новых сосудов. На основании этих данных врач формирует план лечения, подбирает анти‑В‑ФФ препараты, лазерную коагуляцию или инъекции анти‑VEGF‑молекул, а также контролирует динамику изменений при последующих исследованиях.
Флюоресцентная ангиография остаётся золотым стандартом визуализации сосудистой сети сетчатки, предоставляя полную картину микрососудистых процессов, критически важных для своевременного выявления и коррекции ангиопатий у взрослых пациентов.
5.2.3. Ультразвуковое исследование глаза
Ультразвуковое исследование глаза предоставляет уникальную возможность визуализировать структуру заднего сегмента глаза и оценить состояние сосудов сетчатки без необходимости инвазивных вмешательств. При подозрении на сосудистые изменения сетчатки у взрослых, такие как микроаневризмы, неоваскулярные образования и отёк, ультразвук позволяет выявить патологию на ранних стадиях, когда оптическое исследование может быть ограничено из‑за помутнения роговицы или катаракты.
Основные диагностические возможности ультразвука включают:
- B‑скан – даёт поперечные изображения стекловидного тела, позволяя обнаружить субретинальные геморрагии, отёк и образование новых сосудов, которые проявляются в виде гипоэхогенных участков.
- Цветной доплер – измеряет скорость кровотока в крупных сосудистых ветвях и в области новообразований, фиксируя аномальные спектры, характерные для патогенной ангиопатии.
- Эхо‑КТ – при необходимости уточняет границы опухолей и кист, которые могут сопровождать хроническую сосудистую болезнь сетчатки.
При проведении исследования врач ориентируется на несколько ключевых признаков. Гипоэхогенные зоны в стекловидном теле указывают на субретинальное кровоизлияние; усиленный цветной сигнал в области макулы свидетельствует о повышенной микроциркуляции, типичной для новых сосудов; неравномерный спектр потока в крупных артериях глаза часто сопровождает гипертоническую болезнь.
Ультразвуковая диагностика также полезна для контроля эффективности терапии. После применения анти‑ВЕГФ‑инъекций или лазерной коагуляции повторные сканирования фиксируют уменьшение размеров гипоэхогенных образований и стабилизацию спектра кровотока, что подтверждает положительный ответ на лечение.
Таким образом, ультразвуковое исследование глаза является незаменимым инструментом в комплексной оценке сосудистых изменений сетчатки у взрослых, позволяя быстро установить диагноз, оценить степень поражения и контролировать динамику заболевания.
5.3. Лабораторные анализы
Лабораторные исследования играют решающее значение при оценке сосудистых поражений сетчатки у взрослых. Прежде всего, необходимо установить степень контроля гликемии: измеряется уровень глюкозы натощак, проводится тест на глюкозу после нагрузки и определяют гемоглобин A1c. Эти показатели позволяют оценить длительность гипергликемии, которая является основной причиной микроангиопатических изменений в сетчатке.
Липидный профиль также обязателен. Анализируются общий холестерин, ЛПНП, ЛПВП и триглицериды. Повышенные уровни липидов способствуют развитию атеросклеротических изменений сосудов, усиливая риск отёка и кровоизлияний в сетчатке.
Функция почек проверяется с помощью расчёта скорости клубочковой фильтрации, анализа креатинина и уровня мочевины. Патология почек часто сопровождает сосудистые нарушения глазного дна, поэтому своевременное выявление почечной дисфункции имеет важное диагностическое значение.
Воспалительные маркеры (C‑реактивный белок, ускоренная оседаемость эритроцитов) помогают выявить сопутствующие системные воспалительные процессы, которые могут усиливать сосудистую проницаемость в сетчатке. При подозрении на гиперкоагуляцию в обязательный набор входят протромбиновый тест, активированное частичное тромбопластиновое время и уровень фибриногена.
Для оценки уровня железа и анемии рекомендуется общий анализ крови с формулой, а также определение ферритина. Анемические состояния могут ухудшать оксигенацию тканей сетчатки и способствовать развитию ишемических изменений.
При подозрении на инфекционную природу поражения могут потребоваться серологические тесты на вирусные и бактериальные агенты (Гепатит В, С, ВИЧ, сифилис), а также посевы при наличии воспалительных осложнений.
Список ключевых лабораторных исследований:
- Глюкоза натощак и после нагрузки
- Гемоглобин A1c
- Общий холестерин, ЛПНП, ЛПВП, триглицериды
- Креатинин, расчёт скорости клубочковой фильтрации
- C‑реактивный белок, ускоренная оседаемость эритроцитов
- Протромбиновый тест, АПТТ, уровень фибриногена
- Общий анализ крови, ферритин
- Серологические тесты при необходимости
Тщательная интерпретация полученных данных позволяет своевременно скорректировать терапию, остановить прогрессирование сосудистых изменений и сохранить зрительную функцию. Без системного подхода к лабораторной оценке невозможно адекватно контролировать состояние сетчатки и предотвращать её осложнения.
5.4. Консультации смежных специалистов
Консультации смежных специалистов являются обязательным этапом при диагностике и лечении поражения сосудов сетчатки у взрослых. Офтальмолог, выявив признаки ухудшения зрения, сразу привлекает эндокринолога, чтобы уточнить наличие сахарного диабета, оценить уровень гликемии и подобрать оптимальную терапию, снижающую нагрузку на микрососуды. Кардиолог необходим для исключения системных сосудистых заболеваний, таких как гипертония и атеросклероз, которые могут усиливать прогрессирование поражения. Нефролог участвует в случае сопутствующей хронической болезни почек, поскольку нарушения функции почек часто усиливают микроангиопатические изменения в глазных сосудах.
Врач‑невролог привлекается, когда наблюдаются неврологические симптомы, связанные с нарушением кровообращения в центральной нервной системе, что позволяет скорректировать лечение с учётом возможных осложнений. При подозрении на воспалительные или аутоиммунные процессы в сетчатке требуется оценка ревматолога, который проведёт диагностику системных заболеваний и назначит иммуносупрессивную терапию при необходимости.
Для уточнения состояния сосудов в целом может потребоваться консультация сосудистого хирурга, который оценивает возможность проведения интервенционных процедур, таких как ангиопластика или стентирование, если выявлены значительные обструкции. В случае необходимости коррекции визуальных функций привлекается оптометрист, который подбирает специальные линзы или реабилитационные средства.
Таким образом, комплексный подход, включающий специалистов из разных областей медицины, обеспечивает точную диагностику, своевременную коррекцию сопутствующих заболеваний и оптимизацию лечения, что существенно повышает шансы сохранения зрения и качества жизни пациента.
6. Лечение
6.1. Общие подходы
6.1. Общие подходы
Ретинальная ангиопатия у взрослых требует системного и целенаправленного подхода, который объединяет диагностику, оценку риска, медикаментозную терапию и коррекцию образа жизни. Принципиальная цель любого вмешательства – сохранение и восстановление зрительной функции, предотвращение прогрессирования патологических изменений сосудов сетчатки.
Первый этап – точная диагностика. Современные методы визуализации (оптическая когерентная томография, флюоресцентная ангиография, ультразвуковая биомикроскопия) позволяют детально оценить состояние сосудов, выявить микросклероз, неоваскуляризацию и отёк. Результаты исследовательских данных фиксируются в электронной карте пациента, что упрощает последующее сравнение динамики.
Второй этап – классификация заболевания по тяжести и типу поражения. На основе полученных изображений врач определяет, относится ли процесс к сухой или влажной форме, оценивает степень поражения макулы и наличие осложнений (например, геморрагий или отслоения сетчатки). Эта информация формирует основу для выбора стратегии лечения.
Третий этап – назначение терапии. Для сухих форм часто применяют контролируемый мониторинг и коррекцию системных факторов риска: гипертензии, дислипидемии, диабета. При наличии неоваскулярных изменений вводятся анти‑ВЕГФ препараты (инъекции антагонистов VEGF) с установленным графиком введения. При осложнённом течении могут потребоваться лазерная коагуляция или фотодинамическая терапия. Выбор конкретного препарата и режима лечения определяется индивидуально, исходя из визуального прогноза и сопутствующих заболеваний.
Четвёртый этап – коррекция образа жизни. Пациенту рекомендуется отказаться от курения, соблюдать диету с низким содержанием насыщенных жиров, контролировать вес и уровень глюкозы в крови. Регулярные физические нагрузки способствуют улучшению микроциркуляции и снижают нагрузку на сосудистую систему глаза.
Пятый этап – систематическое наблюдение. После начала терапии проводится повторная оценка через 4–6 недель, затем каждые 3–6 месяцев в зависимости от динамики. При ухудшении визуальной функции или появлении новых патологических признаков корректируют схему лечения.
Таким образом, комплексный подход, основанный на точной диагностике, классификации, своевременной медикаментозной интервенции и изменении факторов риска, обеспечивает максимально эффективное управление ретинальной ангиопатией у взрослых.
6.2. Медикаментозная терапия
6.2.1. Основные группы препаратов
Ангиопатия сетчатки у взрослых характеризуется нарушением кровообращения в микрососудистой сети сетчатки, что приводит к повышенной проницаемости сосудов, отёку и развитию патологических новообразований. При этом процесс часто сопровождается отслоением сетчатки, ухудшением остроты зрения и повышенным риском потери зрения. Основная цель терапии – стабилизировать сосудистую проницаемость, подавить неоваскулярный рост и предотвратить дальнейшее ухудшение зрительной функции.
Для достижения этих целей применяется несколько основных групп препаратов. Первая группа – препараты, подавляющие действие фактора роста эндотелия сосудов (VEGF). К ним относятся моноклональные антитела (например, бевацизумаб), фузионные белки (рафиниб, афлиберцепт) и их аналоги. Они блокируют сигналы, стимулирующие рост новых сосудов, и снижают отёк ткани.
Вторая группа – кортикостероиды, применяемые в виде инъекций в полость глаза (дексаметазон, триамцинолон). Они снижают воспалительный компонент, уменьшают проницаемость сосудов и способствуют резорбции отёка. При правильном подборе дозы и режима введения кортикостероиды эффективно стабилизируют состояние сетчатки, однако требуют контроля внутриглазного давления.
Третья группа – препараты, влияющие на гемостаз и микроциркуляцию. Среди них антиагреганты (ацетилсалициловая кислота) и препараты, улучшающие оксигенацию тканей (пентоксифиллин). Их назначение ограничено, но в комплексной терапии они могут способствовать снижению риска тромбоза в поражённых сосудах.
Четвёртая группа – препараты, использующиеся в сочетании с лазерной коагуляцией. Плазмолифтинг, фотодинамическая терапия и микроскопический лазерный эпителиолиз (MEL) часто сопровождаются местным применением анти‑VEGF‑препаратов, что усиливает эффект от разрушения патологических сосудов и ускоряет восстановление сетчатки.
Наконец, в некоторых случаях применяется комбинация нескольких групп препаратов, что позволяет охватить все патогенетические механизмы заболевания. Выбор конкретной схемы зависит от тяжести поражения, сопутствующих заболеваний и индивидуальной реакции пациента. При правильном подборе терапии можно достичь стабильизации состояния, уменьшения отёка и сохранения зрительной функции на длительный срок.
6.2.2. Витамины и добавки
Витамины и биологически активные добавки являются важным элементом профилактики и поддержки функции сетчатки при сосудистых изменениях глаза у взрослых. Научные исследования подтверждают, что определённые микронутриенты способствуют укреплению стенок сосудов, снижают окислительный стресс и поддерживают метаболизм фоточувствительных клеток.
Для поддержания сосудистого здоровья сетчатки рекомендуется включать в рацион следующие компоненты:
- Витамин A (ретинол, бета‑каротин) – обеспечивает нормальное функционирование фоторецепторов, участвует в защите тканей от свободных радикалов.
- Витамин C – мощный антиоксидант, стабилизирует коллаген в стенках кровеносных сосудов, снижает вероятность их повреждения.
- Витамин E – защищает липидные структуры клеточных мембран от окисления, поддерживая целостность сосудов.
- Комплекс витаминов B (в частности B6, B9, B12) – участвует в метаболизме гомоцистеина, повышенный уровень которого ассоциирован с ухудшением микроциркуляции.
- Лютеин и зеаксантин – каротиноиды, концентрирующиеся в макуле, усиливают фотопротекцию и уменьшают воспалительные процессы.
- Омега‑3 жирные кислоты (EPA, DHA) – способствуют улучшению гибкости сосудистых стенок, уменьшают воспалительные медиаторы.
- Цинк – необходим для активности ферментов, участвующих в восстановлении тканей и регуляции сосудистого тонуса.
- Коэнзим Q10 – стабилизирует митохондриальную функцию, повышая энергетический потенциал клеток сетчатки.
При выборе добавок следует учитывать дозировку, совместимость компонентов и индивидуальные особенности организма. Чрезмерное употребление жирорастворимых витаминов может привести к токсическим эффектам, поэтому рекомендуется соблюдать рекомендованные суточные нормы и проводить контрольные обследования у офтальмолога.
Необходимо помнить, что витаминные препараты не заменяют основного лечения, а лишь дополняют его. При наличии сосудистых изменений в сетчатке важно вести регулярный мониторинг состояния глаза, поддерживать оптимальный уровень артериального давления и контролировать уровень глюкозы в крови. Консультация специалиста поможет подобрать индивидуальный набор микронутриентов, учитывающий степень поражения и сопутствующие заболевания.
6.3. Аппаратное воздействие
Аппаратное воздействие при лечении ангиопатии сетчатки у взрослых представляет собой набор процедур, направленных на стабилизацию сосудистых изменений и предотвращение потери зрения. Применяемые методы отличаются высокой эффективностью и позволяют контролировать патологический рост сосудов без системных лекарственных средств.
Первый и наиболее распространённый метод – лазерная фотокоагуляция. При нейтрализации патологических сосудов лазерный луч создает локальные тепловые повреждения, что приводит к их закрытию и уменьшает риск кровоизлияний. Точная настройка параметров излучения обеспечивает минимальное воздействие на окружающие ткани и сохраняет центральное зрение.
Второй вариант – фотодинамическая терапия. После введения фотосенсибилизирующего препарата в кровоток поражённый участок облучается светом определённой длины волны. В результате происходит селективное разрушение аномальных сосудов, а также снижение отёка сетчатки. Этот метод часто применяется при образовании субретинальных новообразований.
Третий подход – микросклерозирование сосудов с помощью микроволновых или ультразвуковых устройств. Точная доставка энергии в патологический сегмент сосудов приводит к их коагуляции без повреждения соседних структур. Техника требует высокой квалификации, однако обеспечивает быстрый и стабильный результат.
Четвёртый метод – витрэктомия, при которой через небольшие разрезы в склере удаляется часть стекловидного тела. Это позволяет снять механическое напряжение на сетчатку, улучшить отток жидкости и обеспечить более эффективное действие лазера или фотодинамической терапии. После операции часто применяется комбинированный подход: дополнительно проводят лазерную коагуляцию или анти‑ВЭГ‑инъекции.
Список основных аппаратных процедур:
- лазерная фотокоагуляция;
- фотодинамическая терапия;
- микросклерозирование ультразвуком или микроволнами;
- витрэктомия с последующей коррекцией.
Каждая из этих техник выбирается индивидуально, исходя из характера сосудистых изменений, степени поражения сетчатки и общего состояния пациента. Комбинация нескольких методов часто обеспечивает наилучший клинический эффект, позволяя сохранить остроту зрения и предотвратить прогрессирование заболевания.
6.4. Хирургические методы
6.4. Хирургические методы
Хирургическое вмешательство становится необходимым, когда консервативные подходы не способны стабилизировать состояние сетчатки и предотвратить прогрессирование заболевания. Основные цели операции – устранить источник кровоизлияний, восстановить анатомию сосудов и сохранить или улучшить зрение.
Одним из самых распространённых методов является витрэктомия. При этой процедуре удаляется поражённый стекловидный слой, что позволяет снять напряжение с отслоившейся сетчатки и обеспечить доступ к подретинальному пространству. После удаления стекловидного тела в полость вводятся газовые или силиконовые наполнители, которые поддерживают ретину в правильном положении до полного заживления.
Лазерная фотокоагуляция применяется для закрытия микроскопических сосудистых аномалий, которые могут стать источником новых кровоизлияний. Точная локализация поражённых участков позволяет ограничить повреждение здоровой ткани и ускорить процесс восстановления.
Тракционная ретиноскопическая хирургия (TRC) используется при сложных формах отслоения, когда необходимо механически вытянуть отслоившуюся часть сетчатки и закрепить её с помощью микроскрепляющих швов. Эта техника требует высокой степени квалификации хирурга и специализированного оборудования, но обеспечивает надёжный результат в тяжёлых случаях.
Для пациентов с выраженными сосудистыми поражениями иногда применяется инъекционная терапия анти‑VEGF‑препаратами непосредственно в стекловидное тело. Хотя это считается малоинвазивным вмешательством, в ряде случаев сочетание инъекций с витрэктомией повышает эффективность лечения и снижает риск повторных кровоизлияний.
Ключевые этапы хирургического лечения:
- Тщательная предоперационная диагностика с использованием ОКТ и флюоресцентной ангиографии.
- Выбор оптимального метода в зависимости от локализации и степени поражения.
- Обезболивание и соблюдение стерильных условий.
- Проводение основной процедуры (витрэктомия, лазерная коагуляция, TRC и т.п.).
- Послепроцедурный мониторинг, контроль давления внутри глаза и приём профилактических медикаментов.
Эффективность хирургических методов подтверждена многочисленными клиническими исследованиями: у большинства пациентов наблюдается значительное уменьшение риска новых кровоизлияний и стабилизация зрительной функции. При правильном выборе техники и своевременном вмешательстве операция может стать решающим фактором в сохранении зрения у взрослых с поражением сетчатки.
6.5. Немедикаментозные рекомендации
В разделе 6.5 рассматриваются немедикаментозные рекомендации, направленные на замедление прогрессирования ангиопатии сетчатки и сохранение зрения у взрослых пациентов. Принятие комплексного подхода к образу жизни и контролю сопутствующих заболеваний существенно повышает эффективность лечения.
Во-первых, необходимо строго контролировать артериальное давление. Регулярный мониторинг и поддержание давления в целевых диапазонах снижают нагрузку на сосуды сетчатки. Во-вторых, при наличии сахарного диабета требуется тщательный контроль уровня глюкозы в крови; стабильные показатели гемогликозы уменьшают риск развития новых микрососудистых изменений.
Список ключевых рекомендаций:
- Отказ от курения – никотин способствует сужению сосудов и ухудшает микроциркуляцию.
- Сбалансированное питание – диета, богатая овощами, фруктами, цельными зернами и омега‑3‑жирными кислотами, поддерживает сосудистую стенку и снижает уровень холестерина.
- Регулярная физическая активность – умеренные аэробные нагрузки (ходьба, плавание, велосипед) способствуют улучшению кровообращения и контролю массы тела.
- Контроль веса – избыточный вес усиливает гормональные и гемодинамические нарушения, ускоряя развитие сосудистых поражений.
- Ограничение потребления алкоголя – умеренное употребление снижает нагрузку на печень и сосуды.
- Защита глаз от яркого света и ультрафиолета – ношение солнцезащитных очков с поляризацией уменьшает фотостресс, который может ухудшать состояние сетчатки.
- Регулярные офтальмологические осмотры – своевременное выявление новых изменений позволяет адаптировать терапию и предотвратить необратимую потерю зрения.
Особое внимание следует уделять соблюдению режима сна и снижению уровня стресса, поскольку хроническое нервное напряжение может влиять на сосудистый тонус. При наличии сопутствующих заболеваний (артериальная гипертензия, дислипидемия, хроническая почечная недостаточность) требуется их лечение в соответствии с рекомендациями профильных специалистов.
Систематическое выполнение перечисленных мер создаёт благоприятные условия для стабилизации сосудистого состояния сетчатки, замедляет развитие патологических новообразований и поддерживает высокий уровень визуальной функции.
7. Профилактика и прогноз
7.1. Меры предупреждения
Для эффективного предотвращения развития ангиопатии сетчатки у взрослых необходимо систематически воздействовать на основные факторы риска. Первостепенным шагом является контроль хронических заболеваний, способствующих поражению сосудов сетчатки. Регулярный мониторинг артериального давления, уровня глюкозы в крови и липидного профиля позволяет своевременно корректировать терапию и снижать нагрузку на микрососуды глаза.
Немаловажным является соблюдение диетических рекомендаций. Рацион, богатый овощами, фруктами, цельными злаками и омега‑3 жирными кислотами, способствует улучшению сосудистого тонуса и уменьшает вероятность развития неоваскулярных изменений. Ограничение потребления насыщенных жиров, соли и простых сахаров помогает поддерживать оптимальные показатели метаболизма.
Физическая активность играет ключевую роль в профилактике. Ежедневные умеренные нагрузки – быстрая ходьба, плавание, велосипед – способствуют улучшению кровообращения и снижают вероятность гипертонии и инсулинорезистентности, которые являются главными предрасполагающими факторами.
Отказ от курения и умеренное потребление алкоголя являются обязательными условиями профилактики. Токсины, содержащиеся в табачном дыме, повреждают эндотелий сосудов, ускоряя развитие патологических изменений. Алкоголь в больших количествах повышает артериальное давление и ухудшает метаболизм глюкозы.
Периодические офтальмологические обследования позволяют выявлять предвестники ангиопатии на ранних стадиях. Рекомендуется проводить осмотр у специалиста хотя бы раз в год, а при наличии сахарного диабета, гипертонии или семейного анамнеза – каждые полгода. Важно сообщать врачу о любых изменениях зрения, даже если они кажутся незначительными.
Соблюдение режима приёма назначенных препаратов, включая гипотензивные, антиагрегантные и гипогликемические средства, гарантирует стабильность системных параметров и минимизирует риск сосудистых осложнений. При возникновении побочных эффектов необходимо незамедлительно консультироваться с лечащим врачом.
Наконец, защита глаз от ультрафиолетового излучения и яркого света с помощью качественных солнцезащитных очков снижает нагрузку на сетчатку и предупреждает развитие дегенеративных процессов. При работе с электроинструментами или в условиях интенсивного освещения рекомендуется использовать специальные защитные средства.
Системный подход, включающий коррекцию образа жизни, регулярный медицинский контроль и своевременное лечение сопутствующих заболеваний, обеспечивает надёжную профилактику ангиопатии сетчатки у взрослых и сохраняет зрительную функцию на долгие годы.
7.2. Важность образа жизни
Ангиопатия сетчатки у взрослых – это патологическое изменение сосудов сетчатки, которое приводит к нарушению кровоснабжения, отёкам и, в конечном итоге, к ухудшению зрительной функции. Основными причинами служат системные заболевания, такие как сахарный диабет, гипертония и атеросклероз, а также неблагоприятные привычки, которые ускоряют развитие сосудистых поражений.
Здоровый образ жизни становится решающим фактором в профилактике и замедлении прогрессирования этого заболевания. Регулярные физические нагрузки способствуют улучшению микрососудистого кровотока, снижают артериальное давление и повышают чувствительность к инсулину. Даже умеренные упражнения – быстрая ходьба, плавание или велосипедные прогулки – оказывают положительное воздействие на состояние сосудов сетчатки.
Питание играет не менее важную роль. Диета, богатая овощами, фруктами, цельными злаками и омега‑3 жирными кислотами, помогает поддерживать нормальный уровень липидов в крови и уменьшает воспалительные процессы. Исключение из рациона избыточного сахара, насыщенных жиров и соли снижает риск развития диабетической и гипертонической ангиопатии.
Отказ от курения и ограничение потребления алкоголя являются обязательными условиями для сохранения сосудистого здоровья глаз. Токсичные компоненты табака ухудшают эндотелиальную функцию сосудов, а алкоголь в больших количествах повышает артериальное давление и усиливает окислительный стресс.
Контроль за хроническими заболеваниями требует строгого соблюдения назначенной терапии. Регулярный приём медикаментов, мониторинг уровня глюкозы и давления, а также своевременные визиты к офтальмологу позволяют выявлять изменения в сетчатке на ранних стадиях и корректировать лечение.
Сводя всё воедино, можно выделить ключевые действия для поддержания зрения:
- Ежедневные умеренные физические нагрузки (30‑45 минут);
- Сбалансированное питание с упором на антиоксиданты и полезные жиры;
- Полный отказ от курения и умеренное потребление алкоголя;
- Тщательный контроль хронических заболеваний и соблюдение рекомендаций врача;
- Регулярные офтальмологические осмотры для раннего обнаружения изменений.
Следование этим рекомендациям укрепляет сосудистую систему глаз, замедляет развитие ангиопатии и сохраняет остроту зрения на долгие годы. Постоянное внимание к образу жизни – это мощный инструмент, позволяющий избежать серьезных осложнений и поддерживать здоровье глаз в отличном состоянии.
7.3. Возможные осложнения
7.3. Возможные осложнения
Прогрессирующее поражение сосудов сетчатки у взрослых часто переходит в тяжелые клинические состояния, которые требуют немедленного вмешательства. Наиболее частыми и опасными осложнениями являются:
- Макулярный отёк – скопление жидкости в центральной части сетчатки приводит к резкому снижению остроты зрения и искажению изображения.
- Неоваскуляризация – развитие новых, хрупких сосудов, которые легко разрываются, вызывая субретинальные и преломляющие кровоизлияния.
- Преломляющие геморрагии – кровоизлияния под нервным волокном могут привести к внезапной потере зрения в поражённом глазу.
- Отслойка сетчатки – ослабление сосудистых связей способствует отделению сетчатки от подслизистой оболочки, что требует оперативного лечения.
- Глаукома вторичного типа – повышение внутриглазного давления вследствие кровоизлияний в переднюю камеру или нарушения оттока внутриглазной жидкости.
- Тромбоэмболические события – микрососудистые тромбы могут блокировать кровоток, вызывая ишемию отдельных участков сетчатки.
- Потеря центрального зрения – в результате длительного отёка или необратимых изменений макулы зрительная функция может стать необратимой.
Каждое из перечисленных осложнений усугубляет прогноз заболевания и требует своевременного диагностирования с помощью офтальмоскопии, оптической когерентной томографии и флюоресцентной ангиографии. Эффективное лечение возможно только при раннем выявлении и комплексном подходе, включающем медикаментозную терапию, лазерные процедуры и, при необходимости, хирургическое вмешательство.
7.4. Прогноз исхода
Прогноз при поражении сетчатки сосудистыми изменениями у взрослых определяется рядом факторов, среди которых степень поражения макулы, длительность заболевания и своевременность терапии занимают центральное место. При раннем выявлении и немедленном начале анти‑ВЕГФ‑терапии большинство пациентов сохраняют функциональную остроту зрения, а в некоторых случаях наблюдается даже значительное улучшение визуального поля.
Ключевые параметры, влияющие на исход, включают:
- Состояние центральной зоны зрения – небольшие отёки и микросклерозные изменения обычно реагируют лучше, чем массивные экссудативные процессы.
- Скорость прогрессирования – быстрый рост неоваскулярных образований требует более агрессивного вмешательства, иначе риск необратимой потери зрения резко возрастает.
- Сопутствующие заболевания – гипертония, сахарный диабет и дислипидемия усиливают сосудистую дисрегуляцию и могут замедлять ответ на лечение.
При адекватном контроле факторов риска и регулярных инъекциях в видеометодических схемах большинство пациентов сохраняют зрение на уровне 20/40 и выше в течение нескольких лет. При отсутствии лечения или при неполном соблюдении рекомендаций наблюдается постепенное ухудшение, часто приводящее к стойкой гипопсии макулы и снижению остроты до 20/200 и ниже.
Важно отметить, что даже при неблагоприятных начальных показателях современный арсенал препаратов позволяет стабилизировать процесс, замедлить развитие осложнений и в ряде случаев восстановить часть утраченного зрения. Поэтому своевременная диагностика и индивидуализированный план терапии являются решающими элементами, определяющими долгосрочный визуальный результат.